La OMS está orgullosa de su trayectoria vacunológica
La Organización Mundial de la Salud (OMS), en colaboración con los sectores público y privado, cuenta con una trayectoria vacunológica de la que enorgullecerse.
El innovador programa de precalificación de la OMS, que evalúa las vacunas para su suministro a escala mundial, ha hecho posible que se distribuyan vacunas seguras, eficaces y de calidad garantizada en decenas de países de todo el mundo. Gracias a este programa, los países pueden tener la certeza y la confianza de que las vacunas que adquieren satisfacen las normas de seguridad, eficacia y calidad de la OMS.
El Programa Ampliado de Inmunización (PAI), creado por la OMS en la década de 1970, ha salvado la vida —con la ayuda del UNICEF, la Alianza Gavi para las Vacunas y otros asociados— de cientos de millones de niños de todo el mundo gracias a las vacunas que les ha hecho llegar. En todos los países hay un programa de inmunización, que tiene mayor alcance y repercusión que el resto de programas de salud pública. El personal de la OMS ha prestado su apoyo a los gobiernos y los profesionales sanitarios que trabajan sobre el terreno para que las vacunas lleguen a donde se necesitan. Sus logros se miden en millones de vidas salvadas año tras año. Gracias a la vacunación, la viruela está erradicada y estamos a punto de vencer a la poliomielitis.
La OMS está permanentemente alerta y todos los años estudia las tendencias virológicas de la gripe para observar qué cepas están apareciendo y deben incluirse en la siguiente vacuna. Además, vigila continuamente las posibles señales de una amenaza pandémica.
La OMS calcula que en 2018 (el último año del que se dispone de estimaciones) murieron 25 000 recién nacidos a causa del tétanos neonatal, lo que supone una reducción del 88% con respecto a los 200 000 fallecimientos registrados en 2000.
La cobertura mundial de la vacunación contra el virus del papiloma humano (VPH) está aumentando. A finales de 2019, se habían introducido vacunas contra el VPH en 106 países, lo que equivale a un tercio de la población mundial infantil femenina.
En la actualidad, el 86% de los niños del mundo reciben vacunas vitales y esenciales, frente a aproximadamente e 20% en 1980. De esa forma, tanto ellos como sus comunidades están protegidos frente a una serie de enfermedades infecciosas, como el sarampión, la difteria, el tétanos, la tos ferina, la hepatitis B y la poliomielitis. El número de niños paralizados por la poliomielitis se ha reducido en un 99,9% en todo el mundo en los últimos tres decenios.
Este grado de protección se deriva de la gran labor que se está haciendo a escala mundial para aumentar el acceso a las vacunas y su asequibilidad, con el apoyo en los últimos decenios de nuevos asociados como la Alianza Gavi para las Vacunas —centrada en ampliar la disponibilidad de vacunas en los países más pobres— y la Iniciativa de Lucha contra el Sarampión y la Rubéola.
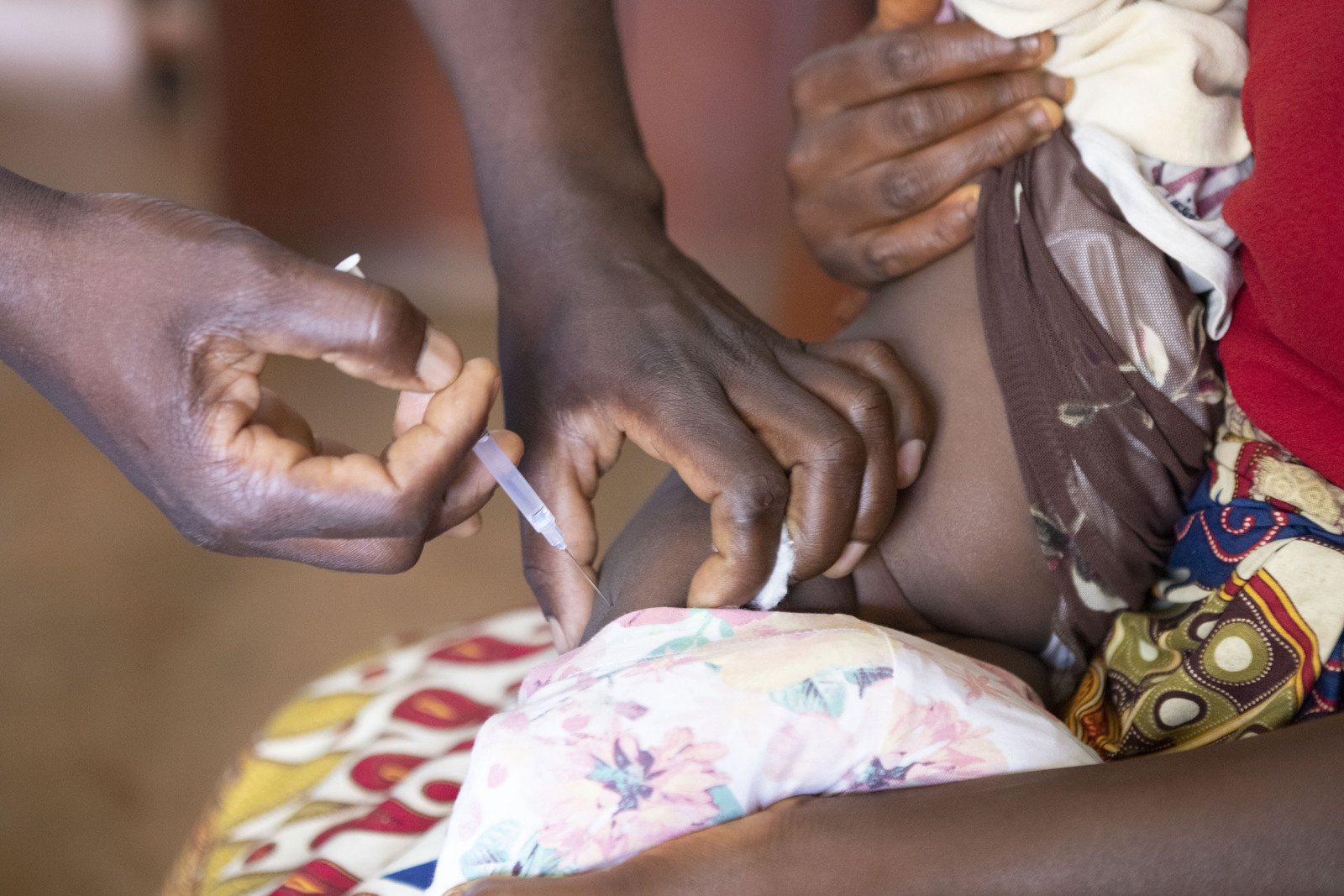
También se han forjado otras alianzas novedosas que han ayudado a la OMS a encabezar grandes campañas de vacunación contra el cólera y la fiebre amarilla, y que han tenido como resultado la producción de vacunas eficaces contra la meningitis y la neumonía, la diarrea, y la primera vacuna antipalúdica del mundo, que actualmente se está probando de forma experimental en Ghana, Kenya y Malawi.
El ebola
Tenemos noticia del ebola desde la década de 1970, pero la enfermedad no acaparó los titulares hasta los años 2014–2016, cuando un brote epidémico en África occidental acabó con la vida de más de 11 000 personas. Aquella epidemia motivó los primeros ensayos en humanos de una vacuna contra la enfermedad y transformó la manera en que el mundo responde a los brotes epidémicos.
Las máximas prioridades para enfrentarse a la amenaza del ebola fueron financiar el descubrimiento de la vacuna, agilizar los ensayos clínicos, acelerar las autorizaciones reglamentarias y facilitar que los fabricantes pudieran producir y distribuir la vacuna contra el ebola. Desde las primeras pruebas hasta los ensayos de la vacuna contra el ebola rVSV-ZEBOV en Guinea en 2016 solo transcurrieron diez meses, lo que supusouna celeridad sin precedentes hasta entonces.
El 8 de mayo de 2018, el Gobierno de la República Democrática del Congo declaró la aparición de un nuevo brote de la enfermedad por el virus del Ebola en Bikoro, en la provincia de Équateur. La vacunación comenzó el 21 de mayo.
«He pasado el día con los equipos de vacunación de la comunidad y, por primera vez, no he visto miedo, sino esperanza», afirmó el Dr. Mike Ryan, miembro del personal de la OMS.
Cuando el ebola afectó a la zona oriental de la República Democrática del Congo en agosto de 2018, la vacuna se empezó a administrar a los pocos días de declararse el brote. Entre agosto de 2018 y marzo de 2020 se vacunó a más de 300 000 personas, lo que ayudó a salvar vidas y a frenar la propagación de la enfermedad.

Dado que la vacuna rVSV-ZEBOV no estaba aprobada aún, se recurrió a su «uso compasivo» como parte de los estudios de investigación en curso. Quienes se presentaron voluntarios para participar en el estudio de la República Democrática del Congo dieron su consentimiento expreso, y se realizó un seguimiento de su evolución para vigilar la seguridad de la vacuna. Los resultados de los estudios de la República Democrática del Congo confirmaron que es eficaz en la prevención del ebola. Se aprobó en los Estados Unidos y en Europa a finales de 2019. A principios de este año, después de que la OMS la precalificara, también se autorizó en la República Democrática del Congo y en otros cinco países africanos.
Una vacuna contra la meningitis para África
El continente africano también se ha beneficiado del desarrollo de otra vacuna pionera. Durante más de 100 años, los países del África subsahariana se han visto azotados por epidemias generalizadas de meningitis. En la grave epidemia de 1996-1997 se registraron más de 250 000 casos y 2 000 muertes en lo que se conoce como «el cinturón de la meningitis», que se extiende desde el Senegal, al oeste, hasta Etiopía, al este.
Con más de 450 millones de personas en riesgo de contraer meningitis por meningococo A, los ministros africanos de salud exhortaron a la comunidad científica y a los expertos en salud pública a buscar un nuevo enfoque para hacerle frente.
La OMS, los Centros para el Control y la Prevención de Enfermedades (CDC) de los Estados Unidos y el Programa de Tecnología Sanitaria Apropiada (PATH) recomendaron que se desarrollara una vacuna antimeningocócica conjugada para África que redujera significativamente la carga de morbilidad y, con el tiempo, ayudara a superar las oleadas de epidemias.
Los ensayos clínicos se iniciaron en 2005 y se realizaron en Gambia, Ghana, la India, Malí y el Senegal. En junio de 2010, la OMS precalificó la vacuna. Los primeros países que la introdujeron (Burkina Faso, Malí y el Níger) ampliaron las actividades relacionadas con la autorización y la gestión de las vacunas, la planificación de las campañas y el seguimiento y la actuación ante los eventos adversos posvacunales.
La vacuna, innovadora y asequible, ha llegado desde su introducción a finales de 2010 a más de 300 millones de personas que viven en los países del cinturón de la meningitis, lo que ha reducido drásticamente el número de contagios y casi ha acabado con una de las grandes causantes de epidemias mortales en estos países.
Con miras al futuro
Las vacunas contra el ebola y la meningitis son dos de los avances más alentadores de la historia reciente de la salud pública mundial. También lo es la evolución de los programas de inmunización sistemática que tan eficaces han sido para poner freno a los brotes de sarampión y poliomielitis que en su día causaban estragos en las comunidades, matando y dejando impedidos a muchos niños pequeños. La vacuna antineumocócica y la vacuna antirrotavírica han mostrado buenos resultados contra algunas de las causas más comunes de las muertes por neumonía y diarrea. La implantación de mecanismos innovadores de financiación aceleró la introducción de la vacuna antineumocócica y permitió que se empezara a administrar en 2011 en los países ricos y pobres a la vez en lo que fue un auténtico hito mundial.

La inmunización salva millones de vidas al año. Tenemos vacunas para prevenir y controlar 25 infecciones y contribuir a que personas de todas las edades vivan más y con mejor salud. La vasta experiencia acumulada por la OMS y sus asociados a lo largo de decenios nos sirve ahora para acelerar el desarrollo y la distribución de las vacunas contra la COVID-19, para que cuando dispongamos de una vacuna segura y eficaz no se deje a nadie atrás. Las vacunas siguen siendo el método de protección más seguro y costoeficaz contra las enfermedades y serán un potente instrumento para hacer frente a la pandemia de la COVID-19.
